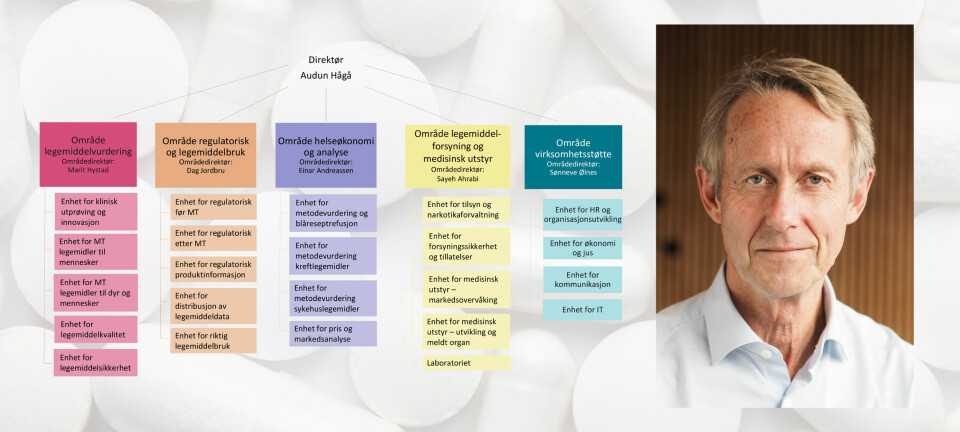
Legemidler og biotek

Nye behandlingsmuligheter for kronisk lymfatisk leukemi
Kronisk lymfatisk leukemi - KLL - er den vanligste blodkreftsykdommen. Hvert år får rundt 340 mennesker i Norge diagnosen. - KLL har oftest en svært snikende debut. Vanligvis har ikke pasientene symptomer på diagnosetidspunktet og sykdommen oppdages gjerne tilfeldig i forbindelse med legeundersøkelser av andre grunner, forteller professor i hematologi Geir Tjønnfjord.
Han spesialist i blodsykdommer og er leder ved avdeling for blodsykdommer på Oslo universitetssykehus.
De fleste trenger ikke behandling
- Majoriteten av de som får diagnosen KLL kommer aldri til å trenge behandling og vi starter heller ikke behandling når personen er symptomfri. I denne perioden følges personen nøye opp med undersøkelser og blodprøver. Behandlingen starter når sykdommen viser økt aktivitet, det vil si når det melder seg symptomer, eller blodprøver viser tegn til aktiv sykdom, sier Tjønnfjord.
Reddet livet med ny medisin
Det var slik sykdomsforløpet artet seg for Halfdan Ihlen. Han er pensjonert professor i kardiologi og var Kong Haralds livlege. Han utviklet en aggressiv form for KLL og reddet livet med ny innovativ medisin. I tre år var han symptomfri men så rammet sykdommen ham for fullt.
- Min sykehistorie startet i 2013, da det ved en tilfeldighet ble funnet et høyt antall hvite blodlegemer i blodet mitt. Med min legebakgrunn skjønte jeg hva dette dreide seg om og jeg var ikke særlig bekymret siden jeg visste at KLL vanligvis har en god prognose. I mitt arbeide som indremedisiner har jeg sett mange KLL-pasienter som går gjennom livet uten problemer og som dør av andre årsaker. For meg gikk det fint i 3 år uten medisiner, men våren 2016 ble jeg tungpustet når jeg gikk trapper og det ble påvist en lett anemi. Etter dette ble det gjennomført en genanalyse som avdekket to alvorlige defekter i blodlegemene. Det ble klart at jeg hadde en alvorlig form for KLL, sier Ihlen.
Genanalysen indikerte at standardbehandlingen som er cellegift eventuelt kombinert med et monoklonalt antistoff ville ha lite eller ingen effekt på sykdommen til Ihlen, og han startet en behandling med flere tilpassede legemidler.
Fikk kraftige bivirkninger av medisinene
- I løpet av ett år fikk jeg tre medikamenter av relativt ny type. Det var ibrutinib, idelalisib og alemtuzumab, men jeg fikk kraftig utslett av alle disse legemidlene og de to siste ga meg også høy feber og høy senkning. Jeg ble innlagt på sykehus i lang tid og måtte slutte å ta disse legemidlene, sier han.
- Etter behandlingen med disse legemidlene måtte avsluttes, gjenstod det bare en behandlingsmulighet - et moderne legemiddel som heter venetoclax, sier Ihlen. Legemidlet virker ved at det blokkerer et protein i kroppen som kalles BCL-2. Dette proteinet hjelper kreftcellene til å overleve. Blokkering av dette proteinet bidrar til å drepe og redusere antallet kreftceller. Det forsinker også forverring av sykdommen.
Men det gjenstod en utfordring. - Venetoclax var på dette tidspunktet ikke godkjent for behandling av KLL i Norge. Men til alt hell fikk sykehuset etter litt tid likevel lov til å starte behandlingen, og jeg ble fort mye bedre. Etter noen tid fikk jeg i tillegg legemidlet rituximab. Og jeg ble fortsatt bedre, sier Ihlen.
Komplett remisjon
Etter et halvt års behandling med de to legemidlene var han frisk - eller mer presist - han hadde komplett remisjon. Legene kunne ikke lenger finne spor av kreftsykdommen. Det gjorde at han kunne avslutte behandlingen.
Et par timer etter vi snakket med Ihlen skal han på kontroll. På telefon snakker en svært glad Ihlen som akkurat kommer ut av sykehuset. - Prøvene viser at jeg fremdeles har komplett remisjon. De fant ikke tegn til kreft hverken i blodet eller i benmargen, sier han.
Pasientene trenger bedre informasjon
Olav Ljøsne er leder i blodkreftforeningen og organiserer blant annet pasienter som har KLL. Han forteller at det som kjennetegner denne pasientgruppen er usikkerhet og mangel på informasjon. Siden dette er en sjelden sykdom er det få fastlegger som kan gi god informasjon til pasientene. Dette forteller meg at hematologene må inn på et tidligere tidspunkt i sykdomsforløpet, sier Ljøsne.
Professor Geir Tjønnfjord er enig beskrivelsen til Olav Ljøsne. - For en stor gruppe av pasientene er “hovedbehandlingsmålet” å gjøre dem fortrolige med at de har en kronisk sykdom som ikke kommer til å påvirke leveutviklingen og som de mest sannsynlig heller ikke vil trenge behandling for, sier han. - Men KLL er en sjelden sykdom som rundt 340 mennesker får årlig. Derfor vil en fastlegge bare ha noen svært få KLL-pasienter. Grunnlaget for å etablere erfaring blir dermed begrenset. Men å følge opp en pasient med KLL er en forholdsvis enkel sak for fastlegene. Man trenger ikke noe spesialutstyr, men det er viktig å kalle inn pasientene jevnlig til kontroll, sier Tjønnfjord,
Han forteller at det er svært viktig at fastlegene er observante når sykdommen forverrer seg med symptomer som kortpustethet, anemi, hyppige infeksjoner og vekttap. - Da bør det gjøres en klinisk undersøkelse av lymfeknutesvulst og forstørret lever og milt og se på utvikling av blodprosenten. Dette er enkle ting som enhver lege kan gjøre, sier han.
Ljøsne er glad for at Beslutningsforum nå har innført venetoclax i kombinasjon med rituksimab. - Utviklingen av nye effektive legemidler går raskt og vi i Blodkreftforeningen jobber hardt med å sørge for at legemidler som blir godkjent av den Europeiske legemiddelmyndigheten EMA, blir tatt i bruk så raskt som mulig i Norge. Det er Beslutningsforum vedtar om et nytt legemiddel skal innføres i sykehusene, men det kan ofte ta lang tid, sier Ljøsne.